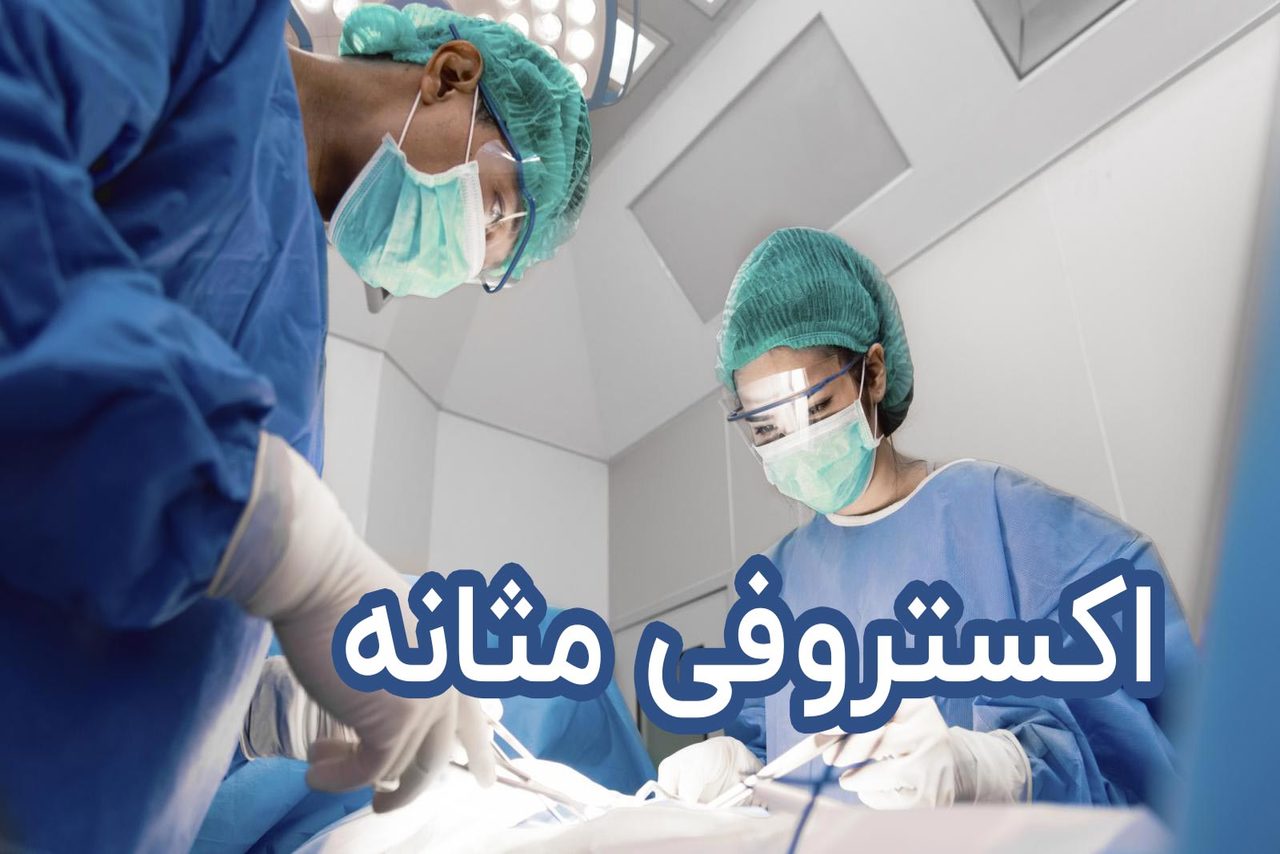
در همین ابتدای کار از شما عزیزان میخواهیم که تا انتها با ما همراه باشد چرا که قصد داریم در مورد بیماری صحبت کنیم که نوعی نقص یا مشکل مادرزادی است که به صورت نادر از همان زمان تولد در نوزادان مشاهده میشود. در این اختلال مثانه خارج از بدن قرار دارد و به همین صورت رشد میکند. مثانه در این حالت قادر به ذخیره ادرار نیست و به طور کلی عملکرد طبیعی ندارد؛ در نهایت منجر به نشت ادرار یا بی اختیاری ادرار خواهد شد. اکستروفی مثانه در مردان شایعتر از زنان است (97% از مبتلایان به این عارضه، نوزادان پسر هستند). تحقیقات منتشر شده در مجله ژنتیک پزشکی آمریکا نشان داده است که شیوع کلی اکستروفی ۲.۰۷ نفر در هر صد هزار تولد است.
مشکلات مرتبط با این ناهنجاری بسته به شدت بیماری، علائم مختلفی را در پی دارد. پیچیدگیهای ناشی از ابتلا به این بیماری از خفیف تا شدید دسته بندی میشود. دامنه شدت بیماری اکستروفی مثانه متفاوت است و مشکلات ناشی از آن میتواند شامل نقص مثانه، دستگاه ادراری، استخوانهای لگن و همچنین مشکلاتی در روده و اندامهای تولید مثل باشد. اکستروفی مثانه ممکن است در سونوگرافی در دوران بارداری مادر قابل مشاهده باشد. هرچند که در بسیاری از موارد این عارضه در سونوگرافی قابل مشاهده نیست. کودکانی که با این مشکل متولد میشوند، برای درمان نیاز به عمل جراحی توسط فوق تخصص و جراح اطفال خواهند داشت.
این بیماری در حالت عادی با سونوگرافی در دوران بارداری مشخص میشود و در نهایت طی چند ماه پس از تولد نوزاد برای تصحیح نقص با جراحی درمان میشود. جراحی به بسیاری از کودکان کمک میکند تا به کنترل مثانه برسند و همچنین جراحی میتواند هر گونه تغییر شکل اضافی را اصلاح کند. همچنین ممکن است شکل مثانه صاف باشد تا گرد، و یا حتی مثانه قادر به ذخیره کردن ادرار نباشد. علاوه بر این، ممکن است پوست، عضلات و مفاصل ران در قسمت تحتانی شکم به درستی به هم متصل نشوند و یا تغییر شکلی در دستگاه تناسلی وجود داشته باشد.
علائم اکستروفی مثانه یا BEEC
چنانچه کودکی با این نوع ناهنجاری دست و پنجه نرم کند، ممکن است به یکی از مواردی مبتلا باشد که در ادامه به آنها اشاره میکنیم. اپیسپادیاس: شکلی از beec با کمترین میزان شدت است که در آن، لولهی خارج کننده ادرار (مجرای ادراری) به طور کامل رشد نکرده است. اکستروفی مثانه: این نقص باعث میشود مثانه در خارج از بدن شکل بگیرد. مثانه، پشت و رو نیز هست. معمولاً اکستروفی مثانه، اندامهای سیستم ادراری و سیستمهای گوارشی و تولید مثلی را درگیر میکند. عیوب دیواره شکمی، مثانه، اندامهای تناسلی، استخوانهای لگنی، بخش انتهایی روده بزرگ (رکتوم) و خروجی انتهایی رکتوم (مقعد) میتواند ایجاد شود. کودکان دارای اکستروفی مثانه، رفلاکس مثانه و همچنین اپیسپادیاس نیز دارند. این عارضه باعث میشود ادرار در مسیر نادرست حرکت کند.
اکستروفی مجرای دفعی
بر اساس گفته متخصصین، اکستروفی مجرای دفعی شدیدترین نوع BEEC به شمار میرود. در این عارضه، رکتوم، مثانه و اندامهای تناسلی در زمان رشد جنین، به طور کامل از یکدیگر مجزا نمیشوند. ممکن است این اندامها به درستی شکل نگرفته باشند و استخوانهای لگنی نیز درگیر شوند. کلیهها، ستون فقرات و طناب نخاعی نیز ممکن است درگیر شوند. اغلب کودکان دارای اکستروفی مجرای دفعی، ناهنجاریهای نخاعی از جمله مهره شکاف نیز دارند. کودکانی که با بیرون زدگی اندامهای شکمی متولد میشوند، به احتمال فراوان اکستروفی مجرای دفعی یا اکستروفی مثانه نیز دارند.
دلایل اکستروفی مثانه
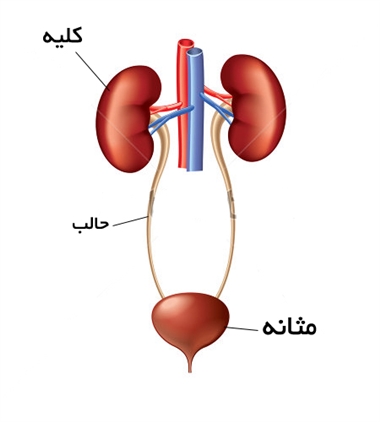
در حال حاضر هیچ کدام از پزشکان سراسر دنیا از علت دقیق ایجاد این بیماری مطمئن نیستند. محققین بر این باورند که ممکن است ترکیبی از فاکتورهای ژنتیکی و محیطی در این امر نقش داشته باشد. آنچه که میدانیم این است که همزمان با رشد جنین، ساختاری به نام مجرای دفعی (جایی که خروجی سیستم تولید مثلی، ادراری و گوارشی به هم میرسند) در کودکانی که مبتلا به اکستروفی مثانه هستند، به طور مناسب رشد نمیکند. نقصهای مجرای خروجی میتواند بر اساس سن جنین در زمان ایجاد خطا در رشد، بسیار متفاوت باشد.
فاکتورهای ریسک
عوامل متعددی وجود دارند که خطر ابتلا به این اختلال را افزایش میدهد. این عوامل عبارتاند از:
1- سابقه خانوادگی:
فرزندان اول، کودکان حاصل از والد مبتلا به این نوع بیماری یا خواهر و برادر کودک مبتلا به اکستروفی مثانه، خطر بیشتری در ابتلا به این عارضه دارند.
2- نژاد:
اکستروفی مثانه در میان سفید پوستان نسبت به سایر نژادها شایعتر است.
3- جنسیت:
پسران نسبت به دختران، بیشتر با اکستروفی مثانه متولد میشوند.
4- استفاده از روشهای تولید مثل مصنوعی:
کودکانی که از طریق تکنولوژی تولید مثل مصنوعی مانند IVF متولد میشوند، ریسک ابتلا به اکستروفی مثانه بالاتری دارند.
عوارض اکستروفی مثانه
عوارض و پیامدهای احتمالی این ناهنجاری ممکن است بدون عمل جراحی و یا پس از جراحی پدیدار شوند. بدون جراحی: بدون درمان، کودکانی که به این بیماری مبتلا هستند، قادر نخواهند بود ادرار خود را نگه دارند (بی اختیاری ادراری). آنها در معرض خطر ناکارآمدی جنسی نیز قرار دارند و ریسک ابتلا به سرطان مثانه بیشتری دارند. پس از جراحی: جراحی میتواند عوارض را کاهش دهد. موفقیت جراحی به شدت نقص بستگی دارد. بسیاری از کودکانی که تحت جراحی قرار میگیرند، میتوانند ادرار خود را نگه دارند. کودکان کم سن و سال مبتلا به اکستروفی مثانه ممکن است به علت جدا شدن استخوانهای لگن، به صورتی راه روند که پاها تا حدودی به سمت بیرون چرخیدهاند.
تشخیص اکستروفی مثانه
بد نیست بدانید که این نوع اختلال به طور تصادفی و طی تست روتین بارداری کشف و شناسایی شد. این بیماری ممکن است قبل از تولد، با قطعیت بیشتر و به کمک فراصوت یا MRI تشخیص داده شود. نشانههایی که پزشک در تصاویر به دنبال آن خواهد بود عبارتاند از:
1- مثانهای که به درستی پر یا خالی نمیشود
2- بند نافی که بر روی شکم، در سطح پایینی قرار گرفته است
3- اندامهای تناسلی کوچکتر از حد معمول
4- استخوانهای ناحیه شرمگاهی (بخشی از استخوان هیپ که لگن را تشکیل میدهد) که از یکدیگر جدا هستند.
در برخی دیگر از موارد این عارضه حتی تا پس از تولد کودک هم دیده نمیشود. در یک کودک تازه به دنیا آمده، پزشکان به دنبال موارد زیر هستند:
1- اندازه بخشی از مثانه که باز و در معرض هوا است
2- محل قرارگیری بیضهها
3- ایجاد برآمدگی در سرتاسر دیواره شکمی توسط روده
4- آناتومی ناحیه اطراف ناف
5- موقعیت خروجی مقعد
6- میزان فاصله بین استخوانهای ناحیه شرمگاهی و سهولت حرکت لگن.
شایان ذکر است افرادی که با اکستروفی مثانه متولد میشوند، میتوانند عملکرد جنسی طبیعی از جمله قابلیت بچه دار شدن داشته باشند؛ اگرچه بارداری، ریسک بالایی را برای مادر و فرزند به همراه خواهد داشت و ممکن است نیاز به سزارین برنامه ریزی شده باشد.
درمان اکستروفی مثانه
لازم است بدانید که بعد از عمل زایمان، مثانه با یک پوشش پلاستیکی پوشانده میشود تا از آن محافظت شود. کودکانی که با این بیماری به دنیا میآیند، بعد از تولد با جراحی بازسازی درمان میشوند. اهداف کلی بازسازی عبارت اند از:
1- فراهم کردن فضای کافی برای ذخیره ادرار
2- ایجاد اندامهای جنسی خارجی که ظاهر و عملکرد قابل قبولی دارند
3- ایجاد قابلیت کنترل مثانه
4- حفظ عملکرد کلیه
دو رویکرد اصلی برای جراحی وجود دارد، اگرچه روشن نیست کدام یک، به میزان قابل توجهی از دیگری بهتر است. تحقیقات برای تصحیح روشهای جراحی و مطالعه نتایج بلند مدت آن ادامه دارد. دو نوع ترمیم از طریق جراحی عبارت اند از:
ترمیم کامل
این فرآیند، ترمیم اولیه کامل نام دارد. برای روشنتر شدن موضوع باید گفت که جراحی ترمیم کامل، طی یک عمل انجام میشود که در آن مثانه و شکم را میبندد و مجرای ادراری و اندامهای جنسی خارجی را ترمیم میکند. این کار میتواند سریعاً پس از تولد یا زمانی که کودک، حدود دو یا سه ماه سن دارد انجام شود. اغلب جراحیهای مربوط به کودکان تازه متولد شده، شامل ترمیم استخوانهای لگن است. اگرچه ممکن است در صورتی که کودک کمتر از 72 ساعت سن داشته باشد، جدا شدگی لگنی کم باشد و استخوانهای نوزاد منعطف باشند. در این صورت این احتمال وجود دارد که پزشکان تصمیم بگیرند این ترمیم را انجام ندهند.
ترمیم مرحلهای
فرآیند دیگری که در کنار ترمیم اولیه کامل قرار میگیرد، روش ترمیم مدرن مرحلهای نامیده میشود. در واقع ترمیم مرحلهای سه عمل مختلف را شامل میشود. یکی پس از تولد و طی 72 ساعت اولیه، دیگری در 6 تا 12 ماهگی و آخری هم در 4 تا 5 سالگی انجام میشود. عمل اول، مثانه و شکم را میبندد و دومی مجرای ادراری و اندامهای جنسی را ترمیم میکند. سپس، زمانی که کودک به اندازه کافی بزرگ میشود که تحت آموزش دستشویی رفتن قرار گیرد، جراحان بازسازی گردن مثانه را اجرا میکنند.
جلسات ملاقات پس از جراحی
مراقبت استاندارد پس از جراحی شامل مواردی میباشد که در ادامه به آنها اشاره خواهیم کرد. ثابت نگه داشتن: پس از جراحی، لازم است نوزادان در حین بهبودی ثابت باقی بمانند. میزان زمان لازم برای ثابت نگه داشتن کودک متفاوت است اما معمولاً حدود 4 تا 6 هفته زمان میبرد. مدیریت درد: پزشکان میتوانند در طول جراحی، یک لوله باریک را در داخل کانال نخاعی قرار دهند تا داروهای مسکن را مستقیماً وارد ناحیه مورد نظر کنند. این کار امکان کنترل پایدارتر درد و استفاده کمتر از داروهای مخدر را فراهم میکند. پس از جراحی، اغلب کودکان قادر خواهند بود اختیار ادرار خود را به دست آورند. گاهی لازم است لولهای در داخل مثانه کودکان برای خروج ادرار قرار داده شود.
بیشتر بخوانید:
درمان جدید دیابت میتواند به بازتولید سلولهای سازنده انسولین کمک کند
مدیریت و حمایت
مطمئناً داشتن کودکی با یک نقص تولد نادر برای همه ما میتواند بسیار اضطراب آور باشد. برای پزشکان نیز سخت و دشوار است که پیش بینی کنند جراحی چقدر میتواند موفقیت آمیز باشد. بنابراین فرد با آیندهای ناشناخته برای کودک خود مواجه است. حتی ممکن است با بزرگ شدن کودک به جراحیهای بیشتری نیاز شود. بر اساس نتیجه جراحی و میزان اختیار کودک در نگهداری ادرار، ممکن است کودک، چالش های احساسی و اجتماعی را تجربه کند. یک متخصص سلامت رفتاری میتواند در مواجهه با این چالشها، حمایتهایی را به کودک و خانواده او ارائه دهد.
بعضی از پزشکان توصیه میکنند که تمام کودکان مبتلا به این ناهنجاری، مشاوره به موقع دریافت کنند و خودشان و خانوادهشان تا بزرگسالی به دریافت حمایت روان شناختی ادامه دهند. ممکن است یافتن یک گروه حمایتی متشکل از والدین دیگری که با این عارضه درگیر هستند نیز مفید واقع شود. گفتگو با سایر افرادی که تجربیات مشابهی داشتهاند و مشکلات فرد را درک میکنند، میتواند کمککننده باشد. به خاطر داشتن این موضوع که کودکان مبتلا به اکستروفی مثانه شانس خوبی برای زندگی پربار و انتظاراتی طبیعی از زندگی مانند داشتن روابط و همچنین داشتن فرزند دارند، نیز میتواند کمککننده باشد.
مهیا شدن برای قرار ملاقات و آنچه که باید از پزشک انتظار داشت
امکان دارد مراقب سلامت، عارضه کودک را در دوران بارداری تشخیص داده باشد. در این صورت، علاوه بر مراقب سلامتی که فرد برای دوران بارداری انتخاب کرده است، احتمالاً لازم است با یک تیم چند تخصصی از پزشکان، جراحان و سایر متخصصین نیز مشورت شود. در اینجا اطلاعاتی برای کمک به آمادگی برای قرار ملاقات و آنچه که در صورت تشخیص ابتلای کودک به اکستروفی مثانه، باید از مراقب سلامت انتظار داشت، آورده شده است. سوالاتی که احتمالاً پزشک خواهد پرسید عبارتند از:
- آیا تاکنون فرزندی با اکستروفی مثانه یا سایر نقصهای تولد داشتهاید؟
- آیا در خانواده فردی با اکستروفی مثانه متولد شده است؟
- در صورت لزوم، آیا میتوانید به مکانی منتقل شوید که مراقبتهای تخصصی را ارائه میدهد؟
آنچه که فرد میتواند انجام دهد
و در نهایت برای کسب آگاهی هر چه بیشتر و تسهیل در روند درمانی، رعایت برخی نکات از طرف همراه کودک بیمار ضروری است؛ از جمله:
1- از هرگونه دستورالعمل پیش از قرار ملاقات آگاه باشد. در زمان تنظیم زمان ملاقات، لازم است در مورد لزوم هرگونه آمادگی به خصوص پرسیده شود.
2- در صورت امکان، از عضوی از خانواده یا یکی از دوستان خواسته شود که همراه فرد باشد. گاهی به خاطر سپردن تمام اطلاعات دریافتی در طول قرار ملاقات، دشوار است. فرد همراه میتواند آنچه که را که فرد فراموش کرده است، به خاطر آورد.
3- سوالات مورد نظر یادداشت شود. آماده کردن سوالات پیش از جلسه به استفاده حداکثری از زمان ملاقات با مراقب سلامت کمک میکند.
همچنین برخی سوالات پایهای و رایج در مورد این اختلال عبارتاند از:
- میزان نقص چقدر است؟
- آیا میتوان گفت شدت آن چقدر است؟
- آیا امکان درمان کودک در دوران بارداری وجود دارد؟
- فوراً پس از تولد، چه کاری برای کودک من انجام میشود؟
- آیا درمان، کودک من را معالجه خواهد کرد؟
- کودک من به چند جراحی و چه نوعی از آن نیاز خواهد داشت؟
- عوارض احتمالی درمان یا جراحی چیست؟
- آیا هیچ گونه اثرات ماندگاری وجود خواهد داشت؟
- آیا گروه حمایتی وجود دارد که بتواند به کودک من و من کمک کند؟
- احتمال وقوع این نقص در بارداریهای آتی چقدر است؟
- آیا راهی برای جلوگیری از وقوع دوباره این نقص در آینده وجود دارد؟
- بازدید از چه سایتهایی را پیشنهاد میکنید؟