برای هر خانم، اطلاع از وضعیت سلامتی دستگاه تناسلی و آگاهی به علم آن ضروری است. دختران در سن بلوغ با پدیده ای به نام عادت ماهیانه مواجه می شوند که اغلب در آن سنین آگاهی چندانی از اتفاقی که در بدنشان می افتد ندارند. داشتن اطلاعات صحیح و بر مبنای علم روز به تمامی دختران و زنان سرزمینمان کمک خواهد کرد که با بدن خود آشنا باشند و به محض بروز مشکل، درمان را جستجو کنند.
در این مطلب می خواهیم به خون ریزی های غیر عادی رحمی، آمنوره و دیسمنوره بپردازیم که از شایع ترین علل مراجعه به درمانگاه های زنان هستند. توجه داشته باشید که توضیح این مسائل صرفا برای آشنایی شماست و درمان آن ها حتما باید توسط پزشک متخصص زنان انجام شود.
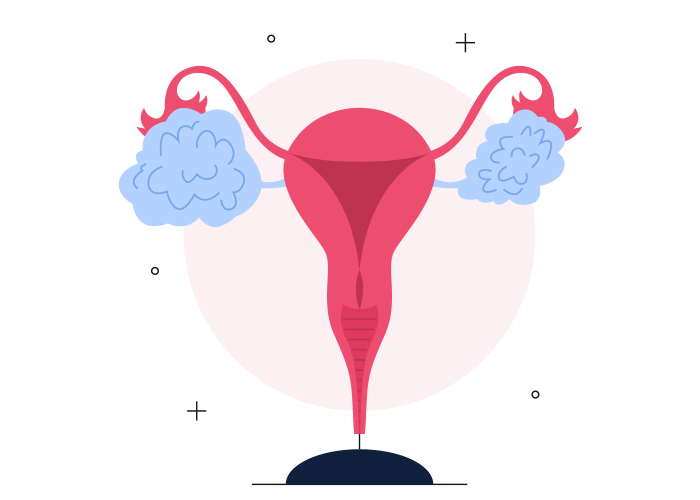
رحم دیوارههای ضخیم عضلانی دارد. در حقیقت این عضلات، قویترین عضلات بدن یک زن هستند. انقباض همین عضلات است که در هنگام زایمان بسیار شدید میشود و باعث خروج نوزاد و نیز درد زایمان میگردد. وقتیکه زنی حامله نیست رحم تنها حدود ۵ تا ۷ سانتیمتر طول و ۵ سانتیمتر عرض داشته و در حدود ۳۵ گرم وزن دارد اما پس از بارداری ابعاد و وزن رحم افزایش مییابد. فضای رحم به سه بخش تقسیم می شود:
- فوندوس رحم:
قسمتی از رحم که بالاتر از محل ورود لولههای رحمی قرار میگیرد.
- جسم رحم:
این فضا میان فوندوس و ایسموس قرار میگیرد.
- گردن رحم:
فضایی دوکی شکل میباشد. حفره گردن رحم را کانال سرویکال میگویند.
ر جلو در حدفاصل رحم و مثانه، بن بست رحمی مثانهای و سطح فوقانی مثانه و در عقب در حدفاصل رحم و رکتوم بن بست رکتومی رحمی یا بن بست دوگلاس و در خارج رباط پهن و سرخرگ و سیاهرگ رحمی قرار دارد. سطح داخلی رحم از بافتی فعال به نام آندومتر پوشیده شدهاست. این بافت حساس به تغییرات هورمونی است و پس از بلوغ تا پیش از یائسگی در هر دوره قاعدگی، ریزش میکند و خونریزی (عادت) ماهیانه را شکل میدهد. پس از پایان خونریزی، این بافت دوباره تشکیل میشود. تغییرات بافتی آندومتر، فضای رحم را برای پذیرش جنین (در صورت حاملگی) و لانهگزینی آن آماده میکند.
چرخه قاعدگی در واقع تغییرات فیزیولوژیکی است که در زنان بارور جهت تولیدمثل جنسی رخ میدهد و هر ماه یک تخمک بالغ شده و آماده تشکیل جنین میشود. در این مدت به تدریج بافت رحم نیز آماده نگهداری جنین میشود. اگر لقاح صورت نگیرد، تخمک دفع شده و بافت پوششی رحم ریزش میکند. چرخه قاعدگی زنان در دوران بارداری و شیردهی متوقف میشود. چرخه قاعدگی از دوران بلوغ تا زمان یائسگی ادامه مییابد. مدت خونریزی قاعدگی برای چندروز، معمولاً 3_5 روز طول میکشد، اما میان 2_8 روز نیز میتواند متغیر باشد. هر سیکل قاعدگی بهطور میانگین 28 روز طول میکشد، یک سیکل قاعدگی طبیعی میان 21 تا 35 روز متغیر است. حجم میانگین خونریزی در هر سیکل ماهانه قاعدگی 35 میلیلیتر است.

آمنوره:
آمنوره به دو دسته اولیه و ثانویه تقسیم بندی می شود؛ منظور از آمنوره اولیه، فقدان قاعدگی ای است که علت دیگری ندارد اما منظور از آمنوره ثانویه، فقدان قاعدگی است که علت زمینه ای دارد.
به فقدان قاعدگی تا سن 16 سالگی، آمنوره اولیه می گویند. در صورتی که منارک تا 15 سالگی یا در طی 3 سال پس از تلارک شروع نشود باز هم مراجعه و ارزیابی الزامیست. فقدان تکامل پستان تا سن 13 سالگی نیز نیاز به ارزیابی دارد. در خانمی که قاعدگی داشته، هر کدام از موارد زیر آمنوره ثانویه در نظر گرفته می شود:
- قطع سیکل قاعدگی به مدت سه تا شش ماه
- توقف خون ریزی قاعدگی به مدت سه سیکل در بیماری که الیگومنوره داشته است
در صورتی که فواصل خون ریزی های مربوط به دو سیکل قاعدگی بیش از 35 روز باشد الیگومنوره مطرح می شود. لازم است بگوییم که حدود 5 درصد از خانم ها در طول دوره باروری خود دچار آمنوره ( که علت آن بارداری نباشد ) می شوند.
علل آمنوره:
چرخه قاعدگی وابسته به سیستم هورمونی بدن انسان است. اختلال در این سیستم می تواند موجب بروز مشکلاتی در قاعدگی، چه از دست دادن حجم زیاد خون در دوران قاعدگی و چه قطع خون ریزی، شود. البته مشکلات آناتومیک بدن نیز می تواند در این اختلالات موثر باشد که در ادامه به آن ها می پردازیم:
وقتی عملکرد اندوکرین محور هیپوتالاموس، هیپوفیز و تخمدان ها مختل می شود یا در مسیر خروج خون قاعدگی، اختلالاتی مانند انسداد رحم، گردن رحم یا سرویکس، واژن یا اسکاری شدن آندومتر روی می دهد؛ خون ریزی قاعدگی متوقف می شود. علل آمنوره عبارتند از:
- بارداری
- اختلال عملکرد هیپوتالاموس هیپوفیز
- اختلال عملکرد تخمدان
- انسداد مسیر خروجی خون قاعدگی و سندرم آشرمن
بارداری شایع ترین علت آمنوره است؛ بنابراین درصورتی که قاعدگی شما قطع شده باشد، اولین اقدام پزشک تشخیص بارداری شما خواهد بود. این تشخیص با تست بارداری انجام می شود و در صورتی که شما در شرح حالی که به پزشک ارائه می دهید احساس پری پستان ها، افزایش وزن و تهوع را ذکر کنید، پزشک بیشتر به بارداری بودن شما مشکوک خواهد شد.
نارسایی تخمدان ها از دیگر علل ایجاد آمنوره هستند. این نارسایی که ممکن است به دلیل اختلالات ژنتیکی یا اختلال در سیستم ایمنی بدن ایجاد شوند. به عبارت دیگر، در نارسایی تخمدان، به دلیل زودتر از بین رفتن فولیکول های تخمدان یا مقاومت به هورمون ها، آمنوره ایجاد می شود.
از سوی دیگر سندرم آشرمن، به دلیل تشکیل بافت اسکار در داخل حفره رحم ایجاد می شود و شایع ترین علت آناتومیک آمنوره ثانویه است. در مواردی که جراح برای خارج کردن بقایای بارداری از رحم، دیلاتاسیون و کورتاژ انجام می دهد، ممکن است زخم هایی در حفره رحم ایجاد کند. در موارد خفیف تر، چسبندگی ها نیز می توانند باعث آمنوره شوند. در چنین شرایطی، پزشک زنان تصمیم به گذاشتن یک بالن یا IUD در داخل حفره رحم می گیرد تا از این طریق، دیواره های رحم از هم فاصله داشته باشند و چسبندگی ها عود نکنند.
بیشتر بخوانید: جراحی پلاستیک چیست؟
درمان آمنوره:
برای ارزیابی آمنوره، پزشک متخصص زنان از شما درباره سابقه بیماری های قبلی، تاریخ آخرین قاعدگی ای که داشتید، سابقه آمنوره، ورزش و رژیم غذایی تان خواهد پرسید. سابقه بیماری های روانپزشکی و داروهایی که در کل مصرف می کنید و حتی آکنه های روی پوست شما می تواند پزشک را برای تشخیص بهتر یاری کند. پزشکان برای درمان آمنوره، از هورمون درمانی استفاده خواهند کرد اما در صورتی که آمنوره ناشی از انسداد ها باشند، درمان متفاوت خواهد بود.
خون ریزی غیر طبیعی رحم:
علت زمینه ای آمنوره و خون ریزی غیر طبیعی در رحم عمدتا یکسان است. اختلال در تخمک گذاری، می تواند موجب آمنوره یا خون ریزی غیر طبیعی خواهد شد. از آنجایی که این دو مشکل به یک علت وابسته هستند جای تعجب نیست که هر دو این موارد به طور همزمان در یک فرد ایجاد شود. اگر در میان سیکل قاعدگی خود لکه بینی دارید، جای نگرانی نیست چرا که برخی خانم ها در زمان تخمک گذاری دچار لکه بینی می شوند و این لکه بینی خود محدود شونده است و نیازی به درمان خاصی ندارد. لکه بینی در میانه سیکل احتمالا به علت افت ناگهانی سطح استروژن در زمان تخمک گذاری روی می دهد.
تشخیص خون ریزی غیر طبیعی رحم وقتی مطرح می شود که خون ریزی واژینال، نامنظم و غیر قابل پیش بینی باشد و همچنین با علائم و نشانه های پیش از قاعدگی همراهی نداشته باشد. علائم پیش از قاعدگی مانند پری پستان ها، نفخ شکم، تغییرات خلق، ادم، افزایش وزن و کرامپ های رحمی معمولا در سیکل هایی که از نظر تخمک گذاری مشکلی ندارند، روی می دهد.
درمان خون ریزی غیر طبیعی رحم:
در صورتی که خون ریزی بسیار شدید باشد، بستری کردن بیمار ضرورت دارد اما به طور کلی با تنظیم پروژسترون و هورمون درمانی، درمان انجام می شود.
دیسمنوره:
به قاعدگی دردناک دیسمنوره گفته می شود. دیسمنوره اغلب به حدی شدید است که فعالیت طبیعی فرد را مختل می کند. گاهی هم علائم دیگری مانند اسهال، تهوع، استفراغ، سر درد و سرگیجه نیز وجود دارد. دیسمنوره نیز مانند آمنوره به دو دسته اولیه و ثانویه تقسیم بندی می شود. دیسمنوره ثانویه، علت بالینی قابل شناسایی دارد در حالی که دیسمنوره اولیه به دلیل انقباض رحمی دردناک ناشی از تولید بیش از حد برخی هورمون ها ایجاد می شود.
دیسمنوره یکی از علل ناتوانی مکرر در سال های اولیه سنین باروری است. دیسمنوره در 3 تا 6 سیکل اول در دختران جوان ناشایع است زیرا تخمک گذاری منظم هنوز شروع نشده است. حداکثر بروز دیسمنوره اولیه در اواخر نوجوانی تا اوایل دهه سوم زندگی است و پس از آن شیوع دیسمنوره با افزایش سن، کاهش پیدا می کند.
شیوه دیسمنوره ثانویه با افزایش سن بیشتر می شود چرا که علل ایجاد کننده آن، شایع تر می شوند. بچه دار شدن تاثیر در هیچ نوع از دیسمنوره ندارد. اشاره کردیم که به علت افزایش ترشح برخی هورمون ها، دیسمنوره اولیه ایجاد می شود. این افزایش ترشح در شروع قاعدگی یا مدت کوتاهی پس از آن به حداکثر میزان خود می رسد.
علل دیسمنوره گستردگی دارند و به سه دسته خارج رحمی، داخل دیواره رحمی و داخل حفره رحم تقسیم بندی می شوند. مبتلایان به دیسمنوره اولیه در یک تا سه روز اول هر سیکل قاعدگی دچار درد اسپاسمودیک پایین شکم می شوند.
در بیماران دچار دیسمنوره اولیه، درد اغلب به طور منتشر در پایین شکم حس می شود اما ممکن است به پشت و ران ها نیز انتشار داشته باشد. درد حالت اسپاسمودیک یا کولیکی دارد و این در زبان عامیانه به صورت "می گیرد و ول می کند" یا " می آید و می رود" تعبیر می شود. درموارد زیادی نیز تهوع متوسط تا شدید، استفراغ و اسهال نیز وجود دارد و هم چنین خستگی، کمر درد و سر درد نیز شایع هستند. بیماران اغلب در وضعیت جنینی قرار می گیرند تا درد کمتر شود و بسیاری از آن ها از حوله گرم یا کیسه آب گرم برای تسکین درد استفاده می کنند.
در دیسمنوره ثانویه، درد در اغلب موارد، طولانی تر از قاعدگی پریود می باشد. ممکن است حتی قبل از شروع خون ریزی قاعدگی، درد آغاز شود. البته این درد در طی خون ریزی قاعدگی، شدید تر می شود و پس از اتمام قاعدگی تا مدتی نیز ادامه پیدا می کند.
برخی خانم ها از درد لگنی مزمن شکایت دارند که با دیسمنوره کاملا متفاوت است. درد لگنی مزمن، علتی شایع برای ناتوانی در خانم ها می باشد. تخمین زده می شود که در 15 تا 20 درصد از خانم های 18 تا 50 ساله، درجاتی از درد لگنی وجود دارد که بیش از یک سال طول می کشد. درد لگنی مزمن، در واقع دردی است که ارتباطی با سیکل قاعدگی ندارد و در دیواره قدامی شکم و در زیر ناف یا در باسن ها حس می شود. این درد حداقل 6 ماه طول کشیده و به حدی شدید است که ناتوانی در عملکرد روزانه ایجاد کرده است. درد لگنی مزمن ممکن است به علت بیماری های تناسلی ادراری یا گوارشی ایجاد شود. این درد ممکن است از عضلات، فاشیا ها یا استخوان های لگن منشا گرفته باشد اما گاها در برخی موارد علت خاصی برای درد لگنی مزمن بیمار شناسایی نمی شود.
موفقیت در ارزیابی و درمان درد لگنی مزمن، نیازمند صبر و حوصله پزشک است و رابطه خوب پزشک با بیمار در درمان موثر این بیماری تاثیر گذار است. پس از رد علل ارگانیک، علل روانپزشکی باید بررسی شوند چراکه ممکن است بیمار به علت سوماتیزاسیون، اختلالات خواب و اختلالات شخصیتی به این درد دچار شده باشد.
ارزیابی و درمان دیسمنوره:
برای تشخیص و درمان دیسمنوره از معاینه فیزیکی استفاده می شود و پزشک متخصص با لمس شکم و حس کردن ابعاد و نرمی یا سفتی رحم برخی تشخیص ها را رد می کند. برای مثال متقارن بودن رحم یا بزرگی منظم یا نامنظم آن می تواند برای پزشک به منزله برخی بیماری ها باشد. گاها برای تشخیص علت دیسمنوره ممکن است از روش های تهاجمی مانند لاپاراسکوپی نیز استفاده شود.
درد ناشی از دیسمنوره اولیه معمولا با مصرف ایبوپروفن، ناپروکسن و مفنامیک اسید برطرف می شود اما در نظر داشته باشید که بدون اجازه و تجویز پزشک، هیچ دارویی نباید مصرف شود. گرم کردن موضعی، ورزش و سایکوتراپی نیز برای بهبود درد موثر هستند.