در ابتدا از شما عزیزان تقاضا داریم که تا انتها با ما همراه باشید چرا که میخواهیم به شرح و بررسی نوعی بیماری التهابی غیر شایع بپردازیم که با ضعف ماهیچهای و راشهای پوستی متمایز مشخص میشود. این شرایط یعنی درماتومیوزیت میتواند افراد بالغ و کودکان را تحت تأثیر قرار دهد. در افراد بالغ درماتومیوزیت معمولاً در اواخر چهل سالگی تا شصت سالگی اتفاق میافتد. درماتومیوزیت کودکان اغلب در سنین پنج تا پانزده سالگی اتفاق میافتد. درماتومیوزیت در خانمها بیشتر از مردان شایع است. همچنین تا کنون درمانی قطعی برای درماتومیوزیت شناخته نشده است اما علائم میتوانند بهبود یابند. درمان میتواند راشهای پوستی را برطرف کند و به شما کمک میکند تا ماهیچهها قدرت و عملکرد خود را به دست بیاورند.
آشنایی با علائم بیماری درماتومیوزیت
رایجترین علائم و نشانههایی که برای این بیماری وجود دارند، عبارت است از:
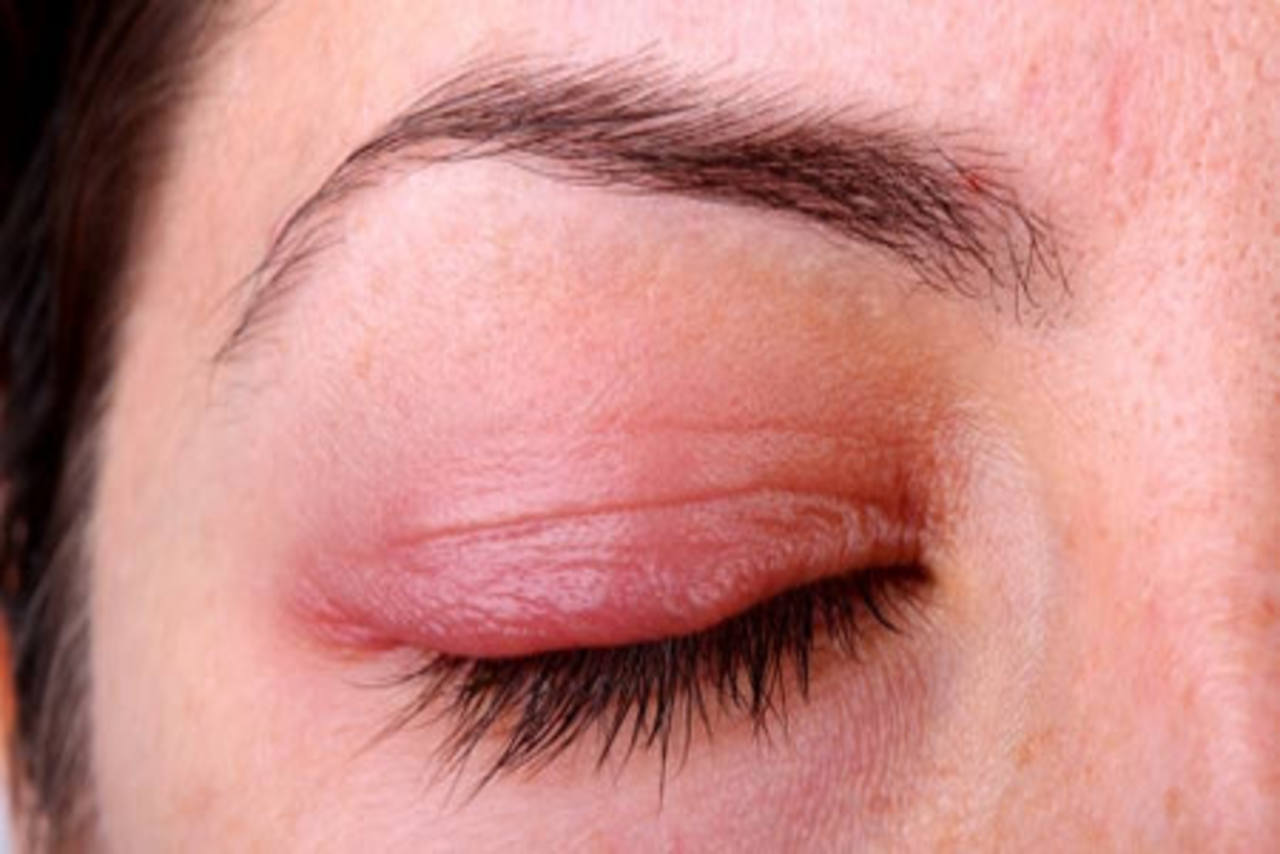
1- تغییرات پوستی:
راشهای قرمز یا بنفش مبهم ایجاد می شوند که عمدتاً روی پوست صورت و پلکها، کمر، آرنج، زانوها و قفسه سینه و پشت شایع است. این راشها میتواند با خارش و درد همراه باشد و اغلب این موارد از اولین نشانههای بیماری درماتومیوزیت محسوب میشوند.
2- ضعف عضلانی و ماهیچهای:
التهاب ماهیچه موجب ضعف پیشرونده عضلات شامل عضلات نزدیک به تنه نظیر عضلات کفل، رانها، شانهها، بازو و گردن میشود. این ضعف بر نیمه راست و چپ بدن تأثیر میگذارد و به تدریج بدتر میشود.
علت ایجاد بیماری درماتومیوزیت
در حال حاضر علل ایجاد این نوع بیماری به طور دقیق مشخص نیست اما با این وجود چیزی که واضح است، این است که بروز بیماری درماتومیوزیت در افرادی که به اختلالات خود ایمنی دچار هستند، شایع است. در بیماری های خود ایمنی، بدن به صورت اشتباهی به بافت های خودی حمله می کند. در بیماری درماتومیوزیت، عروق خونی کوچک در بافت ماهیچه ای تحت تأثیر قرار می گیرند. سلول های التهابی پیرامون عروق خونی جمع می شوند و در نهایت نیز منجر به تخریب فیبرهای ماهیچه ای می شود.
عوارض بیماری درماتومیوزیت
عوارض احتمالی که ممکن است به دلیل مبتلا شدن به این بیماری پدیدار شوند، عبارتند از:
1- مشکل در بلع:
اگر ماهیچههای مری تحت تأثیر قرار گیرند، ممکن است در بلع دچار مشکل شوید که این امر سوء تغذیه و کاهش وزن را در پی خواهد داشت.
2- پنومونی آسپیراسیون:
مشکل در بلع میتواند موجب پریدن غذا یا مایعات، همچنین بزاق، به داخل ریهها شود.
3- مشکل در تنفس:
اگر درماتومیوزیت بر ماهیچههای قفسه سینه شما تأثیر بگذارد، ممکن است دچار مشکلات تنفسی نظیر تنگی نفس، شوید.
4- رسوبات کلسیم:
با پیشرفت درماتومیوزیت، رسوبات ماهیچهای در عضلات، پوست و بافتهای همبند اتفاق میافتد. این رسوبات بیشتر در کودکان مبتلا به درماتومیوزیت شایع است و اغلب در اوایل بیماری اتفاق میافتد.
شرایط مرتبط
این بیماری میتواند باعث ایجاد یک سری شرایط شود و یا احتمال ایجاد آنها را افزایش دهد:
1- پدیده رینود (Raynaud's phenomenon):
این وضعیت منجر به رنگ پریدگی انگشتان دست و پاها، قفسه سینه، بینی و گوشها در مجاورت با هوای سرد میشود.
2- سایر اختلالات بافت همبند:
شرایطی مانند لوپوس، آرتریت روماتوئید، اسکلرودرمی و سندرم شوگرن میتواند همراه با درماتومیوزیت اتفاق بیفتد (سندروم همپوشانی).
3- بیماریهای قلبی و عروقی:
درماتومیوزیت میتواند سبب التهاب ماهیچههای قلبی شود (میوکاردیت). تعداد کمی از افراد مبتلا به درماتومیوزیت به نارسایی احتقانی قلب و آریتمی قلبی دچار میشوند.
4- بیماریهای ریوی:
امکان این که فرد به بیماری بینابینی ریه بصورت همزمان با بیماری درماتومیوزیت مبتلا شود، وجود دارد. بیماری بینابینی ریه به آن گروه از اختلالاتی گفته میشود که منجر به ایجاد زخم در بافت ریه شده و ریه را سفت و غیرقابل انعطاف میکنند. علائم این بیماری عبارت است از تنگی نفس و سرفههای خشک.
5- سرطان:
درماتومیوزیت در افراد بالغ با افزایش احتمال ابتلا به سرطان و مخصوصاً سرطان سرویکس، ریهها، پانکراس، سینهها، تخمدانها و مجرای گوارشی ارتباط دارد. خطر ابتلا به سرطان متناسب با سن افزایش مییابد، هرچند به نظر میآید پس از تشخیص بیماری تا سه سال یا بیشتر ثابت بماند. درماتومیوزیت همچنین میتواند بعد از تشخیص سرطان ایجاد شود.
تشخیص بیماری درماتومیوزیت
اگر پزشک معالج وجود این بیماری را حدس بزند، به طور حتم انجام بعضی از آزمایشات زیر را توصیه کند:
1- آزمایش خون:
آزمایش خون به پزشک امکان میدهد تا بداند آیا میزان آنزیمهای ماهیچهای مانند کراتین کیناز (CK) و آلدولاز افزایش یافته است یا خیر. افزایش سطح این دو آنزیم میتواند بیانگر آسیب ماهیچهای باشد. آزمایش خون همچنین میتواند اتو آنتیبادیهای مرتبط با علائم متفاوت درماتومیوزیت را نیز مشخص کند که خود در تعیین بهترین دارو و روند درمان کمک کننده است.
2- ام آر آی:
در این روش، دستگاه اسکنر با استفاده از میدان مغناطیسی و امواج رادیویی تصاویری مقطعی از عضلات ایجاد میکند. برخلاف بیوپسی عضله، ام آر آی میتواند التهاب را در بخش وسیعی از ماهیچه ارزیابی کند.
3- عکس برداری از قفسه سینه:
این روش بسیار ساده نیز توانایی این را دارد که علائم و نشانههای انواع آسیبهای ریوی که در برخی موارد به همراه بیماری درماتومیوزیت اتفاق میافتد را مورد بررسی قرار دهد.
4- الکترومیوگرافی:
در این روش پزشک برای تشخیص عضله آسیب دیده، الکترود سوزنی نازکی را از طریق پوست وارد ماهیچه میکند. فعالیت الکتریکی در حین ریلکس بودن و سفت بودن ماهیچه اندازهگیری میشود. تغییر در الگوی فعالیت الکتریکی میتواند بیماری عضلانی را تأیید کند.
5- بیوپسی پوست یا عضله:
تکه کوچکی از پوست یا ماهیچه برای تجزیه و تحلیل آزمایشگاهی برداشته میشود. نمونه پوستی میتواند به تأیید تشخیص این بیماری کمک کند و بیوپسی ماهیچه میتواند التهاب در ماهیچهها یا سایر مشکلات مانند آسیب و عفونت را نشان دهد.
آشنایی با درمان بیماری درماتومیوزیت
تاکنون هیچ گونه درمان قطعی برای این بیماری شناسایی نشده است! با این حال یک سری از درمانها میتوانند باعث بهبود پوست شده و قدرت و عملکرد ماهیچهای را تقویت کنند. هرچه درمان درماتومیوزیت زودتر آغاز شود، اثربخشی بهتری خواهد داشت. داروهای مورد استفاده در درمان این بیماری عبارت است از:
1- کورتیکواستروئید:
داروهایی مانند پردنیزون میتوانند علائم درماتومیوزیت را به سرعت کنترل کنند؛ اما استفاده طولانی مدت از این داروها عوارض جانبی جدی دارد؛ بنابراین پزشک به منظور کنترل علائم بیماری درماتومیوزیت دوز بالایی از این داروها را تجویز میکند و با بهبودی علائم، دوز مصرفی این داروها را تدریجاً کاهش میدهد.
2- داروهای ضد مالاریا:
پزشک برای راشهای مزمن ناشی از درماتومیوزیت ممکن است از داروهای ضد مالاریا مانند هیدروکسی کلروکین (Plaquenil) استفاده کند.
3- ضد آفتابها:
برای مدیریت راشهای ناشی از این بیماری نادر ، پوست خود را با استفاده از ضد آفتابها و همچنین پوشیدن لباسهای مناسب از تابش خورشید محافظت کنید.
4- داروهای کاهنده کورتیکواستروئید:
زمانی که از کورتیکواستروئیدها استفاده میشود، این دارو سبب میشود دوز مصرفی و عوارض جانبی ناشی از کورتیکواستروئیدها کاهش یابد. دو مورد از شایعترین داروهای مورد استفاده برای درماتومیوزیت عبارت است از آزاتیوپرین (Azasan, Imuran) و متوترکسات (Trexall).
5- ریتوکسیماب (ریتوکسان):
ریتوکسیماب عموماً در درمان روماتوئید آرتریت استفاده میشود. چنانچه درمان اولیه به کنترل موثر علائم درماتومیوزیت کمک نکند، در آن صورت از ریتوکسیماب برای درمان استفاده خواهد شد.
درمان خانگی درماتومیوزیت
بسته به شدت علائم بیماری، پزشک میتواند درمانهای زیر را هم پیشنهاد کند
1- کاردرمانی:
فیزیوتراپ میتواند تمرینهایی را به شما آموزش دهد که به حفظ و بهبود قدرت و انعطافپذیری شما کمک میکنند. آنها همچنین در مورد سطح مناسب فعالیتها نیز شما را آگاه میکنند.
2- گفتاردرمانی:
اگر عضلات بلع شما آسیبدیده باشند، در آن صورت گفتاردرمانی میتواند به شما کمک کند تا این تغییرات را جبران کنید.
3- ارزیابی تغذیه:
در اواخر بیماری درماتومیوزیت، جویدن و بلع بسیار مشکل میشود. متخصص تغذیه میتواند نحوه آمادهسازی غذاهایی که به راحتی خورده میشوند را به شما بیاموزد. در بیماری درماتومیوزیت، نواحی تحت تأثیر راشهای پوستی نسبت به خورشید حساسترند. پوشیدن لباس مناسب و استفاده از ضدآفتابهای قوی هنگام بیرون رفتن میتواند بسیار کمککننده باشد.
عمل جراحی سایر روشها
بیشتر بخوانید: 18 ماده غذایی که باید در آشپزخانه داشته باشید!
1- جراحی:
انجام عمل جراحی به منظور برداشتن رسوبات کلسیمی دردناک و همچنین پیشگیری از عود عفونتهای پوستی ممکن است ضرورت پیدا کند.
2- ایمونوگلوبولین وریدی (IVIg):
ایمونوگلوبولین وریدی محصولی خونی است که حاوی آنتی بادی های سالم است، آنتی بادی هایی که از هزاران اهداکننده خون گرفته شدهاند. این آنتی بادی ها میتواند آنتی بادی های آسیب رسانی که در بیماری درماتومیوزیت به ماهیچهها و پوست حمله میکنند را متوقف سازند. درمان IVIg که به صورت تزریق وریدی انجام میشود، هزینهبر و به منظور تأثیرپذیری نیازمند تکرار مداوم است.
آمادگی برای ملاقات با پزشک
توصیه ما به شما این است که ابتدا به پزشک خانوادگی خود مراجعه کنید. در این صورت احتمالاً شما را به پزشک متخصص درمان آرتریت و دیگر بیماریهای مفصلی، عضلانی و استخوانی (روماتولوژیست) یا پزشک متخصص اختلالات سیستم عصبی (نورولوژیست) ارجاع دهد. کارهایی که میتوانید انجام دهید این است که لیستی از موارد زیر تهیه کنید: شرح کاملی از علائم و مدت زمان بروز آنها؛ اطلاعاتی راجع به سابقه پزشکی خود، والدین و خواهر و برادرهایتان؛ تمام داروها و مکملهای رژیمی که مصرف میکنید و دوز مصرفی آنها و در نهایت سوالاتی که میخواهید از پزشک بپرسید. در صورت امکان، یکی از اعضای خانواده یا دوستانتان را همراه خود ببرید تا در یادآوری مطالب ارائه شده به شما کمک کند.
سؤالاتی که باید از پزشک بپرسید
در این بخش به آن دسته از سؤالاتی اشاره میکنیم که لازم است از پزشک معالج خود بپرسید. سؤالاتی از قبیل:
1- عامل احتمالی ایجاد علائم در من چیست؟
2- چه دلایل احتمالی دیگری وجود دارند؟
3- آیا احتمال دارد که علائم من با گذشت زمان تغییر کند؟
4- به چه آزمایشهایی نیاز دارم؟
5- آیا انجام این آزمایشها به آمادگیهای خاصی نیاز دارد؟
6- آیا درمانی برای بیماری من وجود دارد؟
7- چه درمانهایی را پیشنهاد میکنید؟
8- بیماریهای دیگری نیز دارم، چطور میتوانم این مشکلات را با هم به بهترین شکل مدیریت کنم؟
9- آیا بروشور یا منابع چاپی دیگری وجود دارد که بتوانم مطالعه کنم؟
10- شما چه سایتهایی را توصیه میکنید؟
سوالاتی که ممکن است پزشک از شما بپرسد
در مقابل، پزشک نیز ممکن است سؤالاتی از این دست را از شما بپرسد:
1- آیا علائمتان به یک باره و به صورت ناگهانی بروز کرد یا به تدریج؟
2- آیا در ساعات کاری به راحتی خسته می شوید؟
3- آیا این وضعیت، فعالیت های شما را محدود می کند؟
4- آیا کسی در خانواده شما به بیماری مبتلا بوده است که عضلات را درگیر کند؟
5- چه چیزی در صورت وجود، علائم شما را بهتر می کند؟
6- چه چیز در صورت وجود، علائم شما را بدتر می کند؟
مقابله با بیماری
به عنوان کلام آخر باید یادآور شد که زندگی با بیماریهای خود ایمنی مزمن شما را به چالشهای مختلفی دچار میکند؛ بنابراین برای مقابله با این موارد، سعی کنید مراقبتهای پزشکی خود را با موارد زیر تکمیل کنید:
1- بیماری خود را بشناسید! در مورد درماتومیوزیت و سایر اختلالات خود ایمنی و عضلانی مطالعات زیادی انجام دهید. با افرادی در شرایط مشابه شما صحبت کنید. بدون هیچ خجالتی در مورد بیماری، تشخیص و برنامه درمانی خود از پزشک سوال کنید.
2- فعال باشید! انجام ورزش روزانه میتواند به شما کمک کند تا قدرت ماهیچههای خود را حفظ کنید. قبل از شروع برنامههای ورزشی، برنامه مفصل و توصیههای لازم را حتماً از پزشک و دکتر فیزیوتراپی خود بگیرید.
3- هنگام خستگی حتماً استراحت کنید! منتظر نباشید تا از پای درآیید. این کار فقط شما را به عقب برمیگرداند در حالی که بدن سعی در بهبودی دارد. اگر یاد بگیرید که خود را آرام کنید، این کار به حفظ سطح ثابتی از انرژی کمک میکند. تا آنجا که میتوانید این کار را انجام دهید تا از لحاظ عاطفی احساس بهتری پیدا کنید.
4- عضوی از تیم پزشکی خود باشید! خود، پزشک خود و سایر متخصصان پزشکی که در مراقبت از شما نقش دارند را جبههای متحد در مبارزه با بیماری خود در نظر بگیرید. دنبال کردن برنامهای درمانی که با آن موافق هستید از اهمیت بالایی برخوردار است. پزشک خود را در جریان علائم و نشانههای جدیدتان قرار دهید.
5- و در نهایت همیشه سعی کنید که با احساسات خود روبه رو شوید! علائمی مانند انکار، خشم و سَرخوردگی به هنگام مواجه با بیماری طبیعی هستند پس جای نگرانی وجود ندارد. اما برخی چیزها طبیعی و منصفانه نیستند و به نظر میآید خارج از کنترل هستند. احساس ترس و انزوا طبیعی است؛ بنابراین سعی کنید به دوستان و خانواده خود نزدیک شوید. سعی کنید فعالیتهای روزمره خود را حفظ کنید و کارهایی را انجام دهید که از انجام آن لذت میبرید. از نظر برخی افراد، گروههای حمایتی بسیار مفید هستند.