بیماری صرع (Epilepsy) نوعی اختلال سیستم عصبی مرکزی با فعالیت غیرطبیعی مغز است و باعث تشنج یا دوره هایی از رفتارها و احساسات غیرمعمول و گاهی حتی از دست دادن آگاهی میشود. هر کسی میتواند دچار بیماری صرع شود. صرع هم در مردان و هم در زنان و در همه نژادها، پیشینه های قومی و سنین رخ می دهد. علائم تشنج در بیماری صرع بسیار متفاوت است. برخی از افراد مبتلا به بیماری صرع فقط در طی یک تشنج چند ثانیه بی هدف به جایی خیره میشوند، در حالی که برخی دیگر به طور مرتب بازوها یا پاهای خود را تکان میدهند. داشتن یک تشنج منفرد، به معنای ابتلا به صرع نیست. برای تشخیص صرع باید حداقل دو مورد تشنج پایدار و بی دلیل وجود دارد. درمان با داروها یا گاهی عمل جراحی می تواند در اکثر افراد مبتلا به صرع تشنج را کنترل کند. برخی از افراد برای کنترل تشنج نیاز به درمان همیشگی دارند، اما برای برخی دیگر، در نهایت تشنج خود از بین می رود. برخی از کودکان مبتلا به صرع، ممکن است با افزایش سن وضعیت کنونی بیماری آن ها پیشرفت کند.
علائم بیماری صرع
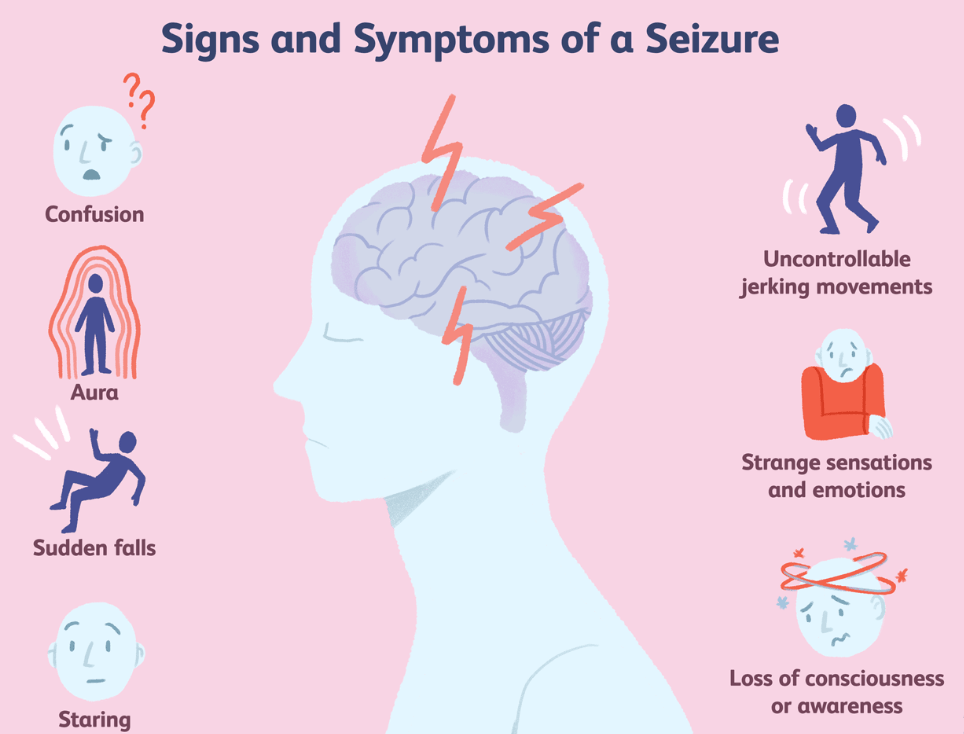
از آنجایی که بیماری صرع ناشی از فعالیت غیر طبیعی مغز است، تشنج می تواند بر هر فرآیند مغزی شما تأثیر بگذارد. علائم بیماری صرع و نشانه های تشنج شامل موارد زیر است:
- سرگیجه موقت
- خیره شدن
- حرکات غیرقابل کنترل بازوها و پاها
- از دست دادن هوشیاری یا آگاهی ذهنی
- علائم روانی مانند ترس و اضطراب
علائم بیماری صرع بسته به نوع تشنج متفاوت است. در اکثر موارد، فرد مبتلا به صرع هر بار تمایل به یک نوع تشنج دارد، بنابراین علائم از اپیزودی به اپیزود دیگر مشابه خواهد بود. پزشکان عموماً تشنج ها را براساس چگونگی شروع فعالیت غیرطبیعی مغز، به صورت کانونی یا عمومی طبقه بندی میکنند.
بیشتر بخوانید: اگر شما مبتلا به سینوزیت هستید، مطمانا مطالعه این مطلب به شما کمک خواهد کرد!
تشنج های کانونی
هنگامی که تشنج ها ناشی از فعالیت غیرطبیعی فقط در یک ناحیه از مغز شماست، به آن ها تشنج های کانونی (جزئی) گفته می شود. این تشنج ها در دو دسته قرار میگیرند:
- تشنج کانونی بدون از دست دادن هوشیاری. باعث از بین رفتن هوشیاری میشوند. آن ها ممکن است احساسات را تغییر داده یا شیوه نگاه، بو، احساس، سلیقه یا صدا را تغییر دهند. همچنین ممکن است منجر به لرزیدن غیر ارادی قسمت هایی از بدن مانند بازو یا پا و علائم حسی خود به خودی مانند سوزن سوزن شدن و سرگیجه شوند.
- تشنج کانونی با اختلال آگاهی. باعث از دست دادن هوشیاری یا آگاهی میشوند. در حین تشنج شما ممکن است به فضا خیره شوید و به طور عادی به محیط خود پاسخ ندهید یا حرکات تکراری مانند مالیدن دست، جویدن، بلعیدن یا راه رفتن را انجام دهید.
علائم تشنج کانونی ممکن است با سایر اختلالات عصبی مانند میگرن، نارکولپسی یا بیماری روانی اشتباه گرفته شود. برای تشخیص صرع از سایر اختلالات، معاینه و آزمایش دقیق لازم است.
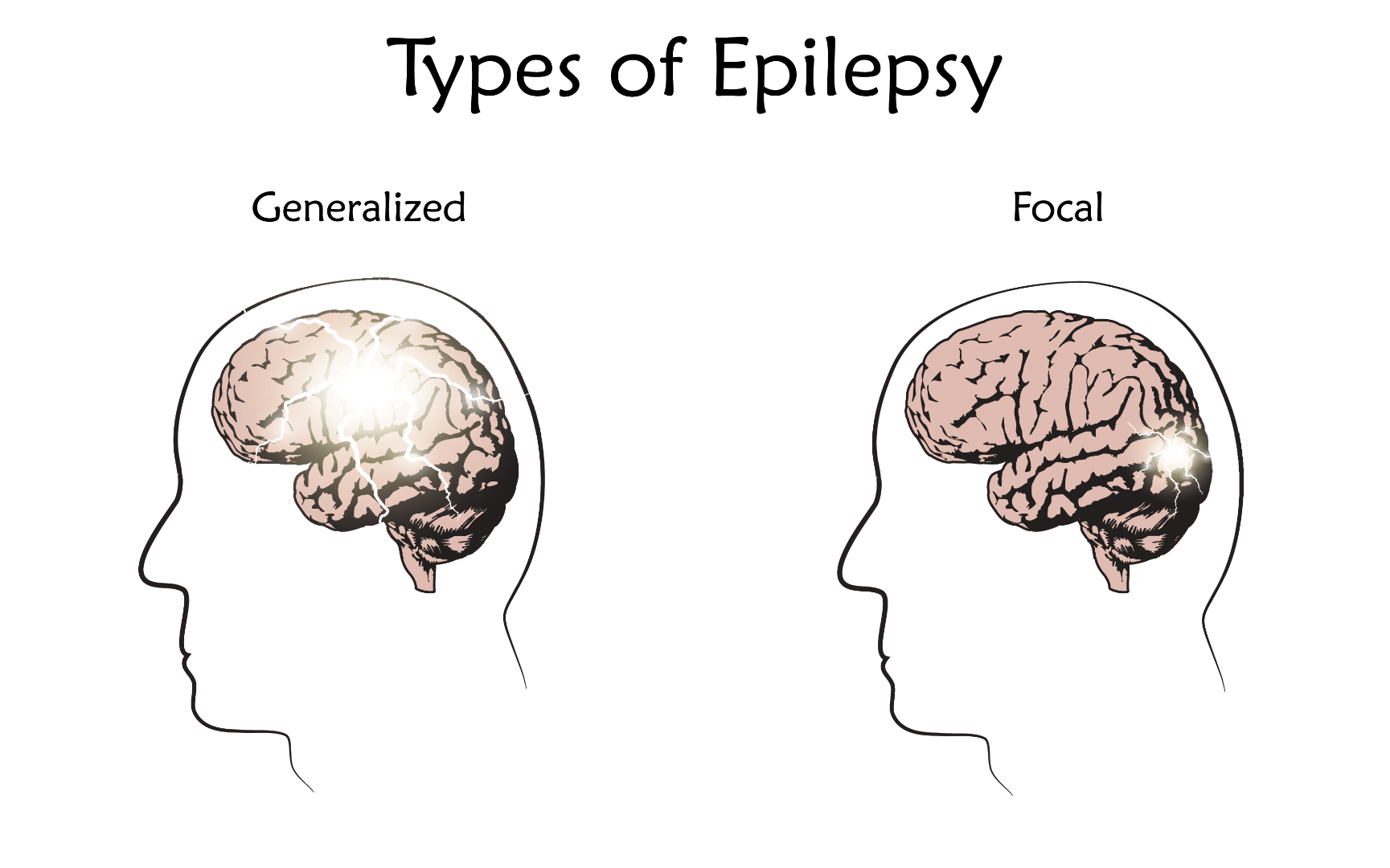
تشنج های عمومی
تشنج هایی که به نظر میرسد تمامی مناطق مغز را درگیر می کنند، تشنج عمومی نامیده میشود. شش نوع تشنج عمومی وجود دارد:
- تشنج های ابسنس (Absence seizures). اغلب در کودکان اتفاق می افتند و با خیره شدن به فضا یا حرکات ظریف بدن مانند چشمک یا لب زدن مشخص می شوند. این تشنج ها ممکن است باعث از بین رفتن مختصر آگاهی شوند.
- تشنج های تونیک. تشنج های تونیک باعث سفت شدن عضلات می شوند. این تشنج ها معمولاً بر روی عضلات پشت، بازوها و پاها تأثیر میگذارند و ممکن است باعث شوند که شما به زمین بیافتید.
- تشنج های آتونیک. تشنج های آتونیک باعث از بین رفتن کنترل عضلات میشود و این ممکن است باعث شود که شما به طور ناگهانی سقوط کرده یا به زمین بیافتید.
- تشنج کلونیک. تشنج کلونیک با حرکات عضلانی تند و تیز مکرر یا ریتمیک همراه است. این تشنج ها معمولاً روی گردن، صورت و بازوها تأثیر میگذارند.
- تشنج میوکلونیک. معمولاً به صورت حرکت ها و تکان های ناگهانی مختصر بازوها و پاها ظاهر میشوند.
- تشنج تونیک-کلونیک. چشمگیرترین نوع تشنج های صرعی است و می تواند باعث از بین رفتن ناگهانی هوشیاری، سفت شدن بدن و لرزش بدن و گاهی از دست دادن کنترل مثانه یا گاز گرفتن زبان شما شود.
در صورت بروز هر یک از موارد زیر، به اورژانس پزشکی مراجعه کنید:
- تشنج شما بیش از پنج دقیقه طول می کشد
- تنفس یا هوشیاری پس از متوقف شدن تشنج در شما بر نمیگردد
- تشنج بعدی بلافاصله اتفاق می افتد
- تب شدیدی دارید
- شما خود را در هنگام تشنج زخمی کرده اید
علل بیماری صرع
بیماری صرع در حدود نیمی از مبتلایان به این بیماری علت مشخصی ندارد. در نیمی دیگر، علل بیماری صرع ممکن است شامل موارد زیر باشد:
- تأثیر ژنتیکی. این احتمال وجود دارد که برخی از انواع صرع با توجه به نوع تشنجی که شما تجربه میکنید یا بخشی از مغز که تحت تأثیر قرار میگیرد، تأثیر ژنتیکی داشته باشد. محققان برخی از انواع صرع را به ژن های خاص پیوند داده اند، اما برای بیشتر افراد، ژن ها تنها بخشی از علت صرع هستند. بعضی از ژن ها حتی شاید فرد را نسبت به شرایط محیطی که باعث تشنج می شوند، حساس تر کنند.
- ضربه مغزی. ضربه به سر در اثر تصادف رانندگی یا سایر موارد آسیب زا می تواند باعث صرع شود.
- شرایط مغزی. شرایط مغزی مانند تومور مغزی یا سکته مغزی می توانند باعث صرع شوند. سکته مغزی علت اصلی بروز صرع در افراد بزرگتر از 35 سال است.
- بیماری های عفونی. بیماریهای عفونی مانند ایدز، مننژیت و آنسفالیت ویروسی می توانند باعث بروز بیماری صرع شوند.
- صدمات پیش از تولد. پیش از تولد، نوزادان به انواع آسیب مغزی حساس تز هستند که می تواند در اثر عوامل مختلفی مانند عفونت مادر، تغذیه نامناسب یا کمبود اکسیژن ایجاد شوند. این آسیب های مغزی می توانند باعث بروز صرع یا فلج مغزی در نوزاد شوند.
- اختلالات تکاملی. بروز بیماری صرع گاهی با اختلالات تکاملی مانند اوتیسم و نوروفیبروماتوز همراه و مرتبط است.
فاکتورهای خطر بیماری صرع
فاکتورهای خطر بیماری صرع ذکر شده در زیر، ممکن است خطر ابتلا به آن را افزایش دهند:
- سن. شروع بیماری صرع بیشتر در کودکان و بزرگسالان مسن تر است، اما این بیماری و تشنج در هر سنی ممکن است رخ دهد.
- سابقه خانوادگی. اگر سابقه خانوادگی ابتلا به بیماری صرع را دارید ممکن است در معرض خطر ابتلا به اختلال تشنج قرار داشته باشید.
- صدمات به سر. صدمات به سر مسئول برخی موارد بروز بیماری صرع است. شما می توانید با بستن کمربند ایمنی در هنگام سوار شدن در اتومبیل و پوشیدن کلاه ایمنی در هنگام دوچرخه سواری، اسکی، راندن موتور سیکلت یا انجام فعالیت های دیگر خطر بروز آسیب به سر خود را کاهش دهید.
- سکته مغزی و سایر بیماریهای مربوط به عروق. سکته مغزی و سایر بیماری های مربوط به رگ های خونی و عروق میتوانند منجر به آسیب مغزی شوند که ممکن است باعث بروز بیماری صرع نیز شوند. شما می توانید برای کاهش خطر ابتلا به این بیماری ها اقدامات متعددی انجام دهید، از جمله محدود کردن نوشیدن الکل، سیگار نکشیدن، خوردن رژیم غذایی سالم و انجام منظم ورزش.
- دمانس یا زوال عقل. زوال عقل می تواند خطر ابتلا به صرع در بزرگسالان مسن تر را افزایش دهد.
- عفونت های مغزی. عفونت هایی مانند مننژیت که باعث ایجاد التهاب در مغز یا نخاع میشوند، میتوانند خطر شما را در ابتلا یه صرع افزایش دهند.
- وقوع تشنج در دوران کودکی. تب های بالا در دوران کودکی گاهی با تشنج همراه است. کودکانی که به دلیل تب بالا تشنج دارند به طور کلی دچار صرع نمیشوند. اما اگر کودک دچار تشنج طولانی شود و دارای بیماری سیستم عصبی دیگر یا سابقه خانوادگی صرع باشد، خطر صرع در او افزایش مییابد.
بیشتر بخوانید: از بیماری بهجت چه میدانید؟
تشخیص بیماری صرع
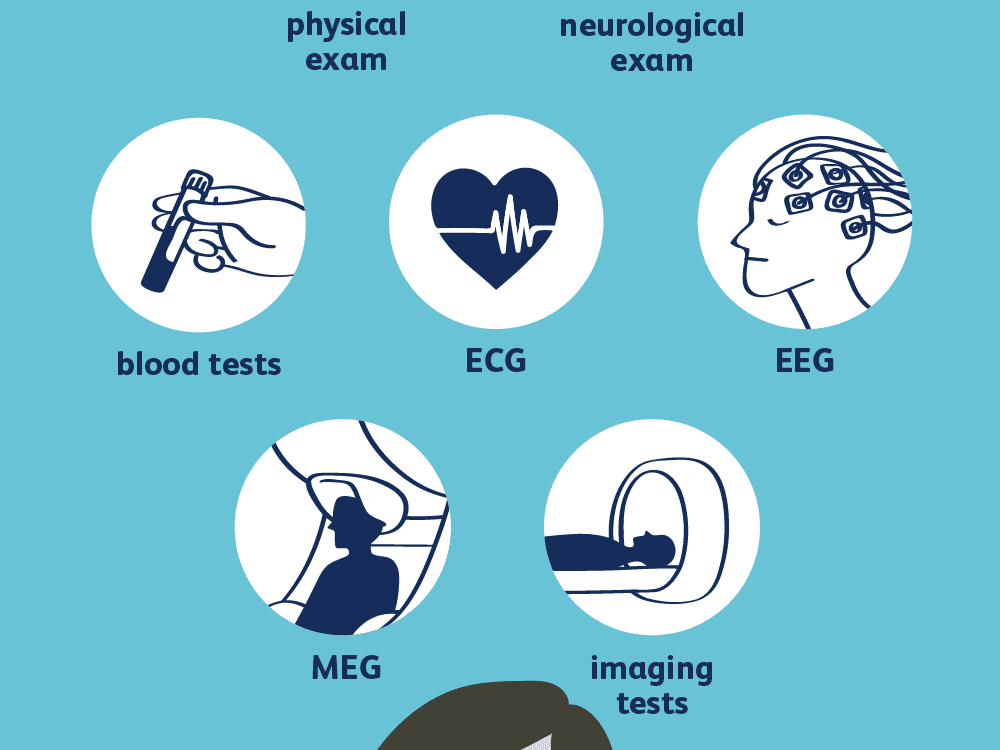
برای تشخیص بیماری صرع، پزشک علائم و سابقه پزشکی شما را بررسی میکند. پزشک شما ممکن است چندین آزمایش برای تشخیص صرع و تعیین علت تشنج های آن انجام دهد. روند ارزیابی شما ممکن است شامل موارد زیر باشد:
- آزمایش و معاینه عصبی. پزشک شما ممکن است رفتار، توانایی های حرکتی، عملکرد ذهنی و غیره را برای تشخیص وضعیت شما و تعیین نوع صرع شما آزمایش و معاینه کند.
- آزمایش خون. پزشک شما ممکن است برای بررسی علائم عفونت، شرایط ژنتیکی یا سایر شرایطی که ممکن است با تشنج های صرعی مرتبط باشند، از نمونه خون برای آزمایش استفاده کند.
پزشک شما ممکن است انجام آزمایشاتی را برای تشخیص ناهنجاری های مغزی مانند موارد زیر توصیه کند:
- الکتروانسفالوگرام (EEG).
- EEG با چگالی بالا
- اسکن توموگرافی کامپیوتری (CT)
- تصویربرداری رزونانس مغناطیسی (MRI)
- MRI عملکردی (fMRI)
- برشنگاری با گسیل پوزیترون (PET)
- مقطع نگاری رایانه ای تک فوتونی (SPECT)
- آزمایشات عصبی-روانشناختی
- نقشه برداری پارامتری آماری (SPM)
- مگنتوانسفالوگرافی (MEG)
در واقع تشخیص دقیق نوع تشنج و نقطه ای از مغز که تشنج شروع میشود، بهترین امکان را برای یافتن یک درمان موثر به شما میدهد.
درمان بیماری صرع
پزشکان به طور کلی روند درمان بیماری صرع را با دارو شروع می کنند. اگر داروها برای درمان موثر نباشند، پزشکان ممکن است جراحی یا نوع دیگری از روش درمانی را پیشنهاد دهند.
داروها
اکثر مبتلایان به بیماری صرع با مصرف یک داروی ضد تشنج، که به آن ضد صرع نیز گفته میشود، میتوانند از شر تشنج ها خلاص شوند. برخی دیگر ممکن است با مصرف ترکیبی از داروها، بتوانند دفعات و شدت تشنج خود را کاهش دهند. بسیاری از کودکان مبتلا به صرع که بالاخره علائم صرع را پس از مصزف دارو تجربه نمیکنند؛ میتوانند سرانجام داروها را قطع کنند و زندگی بدون تشنج را تجربه کنند. بسیاری از بزرگسالان می توانند داروها را بعد از دو یا چند سال با خلاص شدن از شر تشنج ها قطع کنند. پزشک در مورد زمان مناسب برای قطع مصرف داروها تصمیم خواهد گرفت. یافتن دارو مناسب و دوز دقیق آن توسط پزشک می تواند کار پیچیده ای باشد. پزشک در هنگام انتخاب داروی مناسب برای تجویز، وضعیت شما، فراوانی تعداد تکرار تشنج ها، سن شما و سایر عوامل را در نظر خواهد گرفت. پزشک همچنین سایر داروهای مورد استفاده شما را بررسی خواهد کرد تا اطمینان حاصل شود که داروهای ضد صرع با آن ها تداخلی ندارند.
پزشک شما احتمالاً ابتدا یک داروی واحد را با دوز نسبتاً کم تجویز می کند و ممکن است دوز را به تدریج افزایش دهد تا اینکه تشنج شما به خوبی کنترل شود. داروهای ضد تشنج ممکن است عوارض جانبی مختلفی مانند خستگی، سرگیجه، افسردگی، راش های پوستی و غیره داشته باشند.
عمل جراحی
هنگامی که داروها نتوانند کنترل کافی و مناسبی بر روی تشنج ها داشته باشند، عمل جراحی ممکن است گزینه بعدی درمان باشد. در طی جراحی، جراح آن ناحیه مغز شما را كه باعث تشنج میشود، بر می دارد. اگرچه بسیاری از افراد برای جلوگیری از تشنج بعد از عمل جراحی موفقیت آمیز خود به برخی از داروها نیاز دارند، اما ممکن است بتوانید داروهای کمتری مصرف کنید و دوزهای خود را کاهش دهید.
تراپی ها
جدا از داروها و عمل جراحی، این روشهای درمانی و تراپی ها گزینه ای جایگزین برای درمان بیماری صرع هستند:
- تحریک عصب واگ
- رژیم کتوژنیک (رژیم سخت، پر چرب و کم کربوهیدرات)
- تحریک عمیق مغز
درک شرایط بیماری صرع، می تواند در کنترل بهتر آن به شما کمک کند:
- داروهای خود را به درستی مصرف کنید. دوز دارویی خود را قبل از صحبت با پزشک خود تغییر ندهید.
- به اندازه کافی بخوابید. کمبود خواب میتواند باعث تشنج شود.
- ورزش کنید. ورزش ممکن است به شما در حفظ سلامتی جسمی و کاهش افسردگی کمک کند. در صورت خستگی ناشی از ورزش، حتماً به اندازه کافی آب بنوشید و استراحت کنید.