لوپوس یک بیماری خود ایمنی سیستمیک است که وقتی سیستم ایمنی بدن به بافت ها و اعضای بدن شما حمله میکند، رخ میدهد. التهاب ناشی از لوپوس میتواند سیستم های مختلف بدن را شامل شود، از جمله مفاصل، پوست، کلیه ها، سلول های خونی، مغز، قلب و ریه ها. تشخیص لوپوس دشوار است زیرا علائم و نشانه های آن اغلب مشابه علائم بیماری های دیگر است. بارزترین علائم لوپوس، بثورات صورت که شبیه بال پروانه ای است که در هر دو گونه در بسیاری موارد اما نه در همه موارد لوپوس رخ می دهد. برخی از افراد مستعد به ابتلا به لوپوس متولد میشوند که ممکن است در اثر عفونت ها، داروهای خاص یا حتی نور خورشید ایجاد شود. در حالی که هیچ درمان کاملی برای لوپوس وجود ندارد، اما درمان های موجود می توانند به کنترل علائم کمک کنند.
علائم بیماری لوپوس
معمولا علائم دو فرد مبتلا به لوپوس دقیقاً یکسان نیست. علائم و نشانه ها ممکن است ناگهان ظاهر شوند یا به آرامی بروز کنند، ممکن است خفیف یا شدید باشند و ممکن است موقتی یا دائمی باشند. بیشتر مبتلایان به لوپوس دارای بیماری خفیفی هستند که با ملتهب شدن مشخص میشوند و علائم برای مدتی بدتر می شوند، سپس مدتی بهبود می یابند یا حتی کاملاً از بین میروند. علائم و نشانه های بیماری لوپوس که شما ممکن است تجربه کنید بستگی به دستگاه هایی از بدن که تحت تأثیر این بیماری قرار می گیرند دارد. شایع ترین علائم بیماری لوپوس و نشانه های آن عبارتند از:
- خستگی
- تب
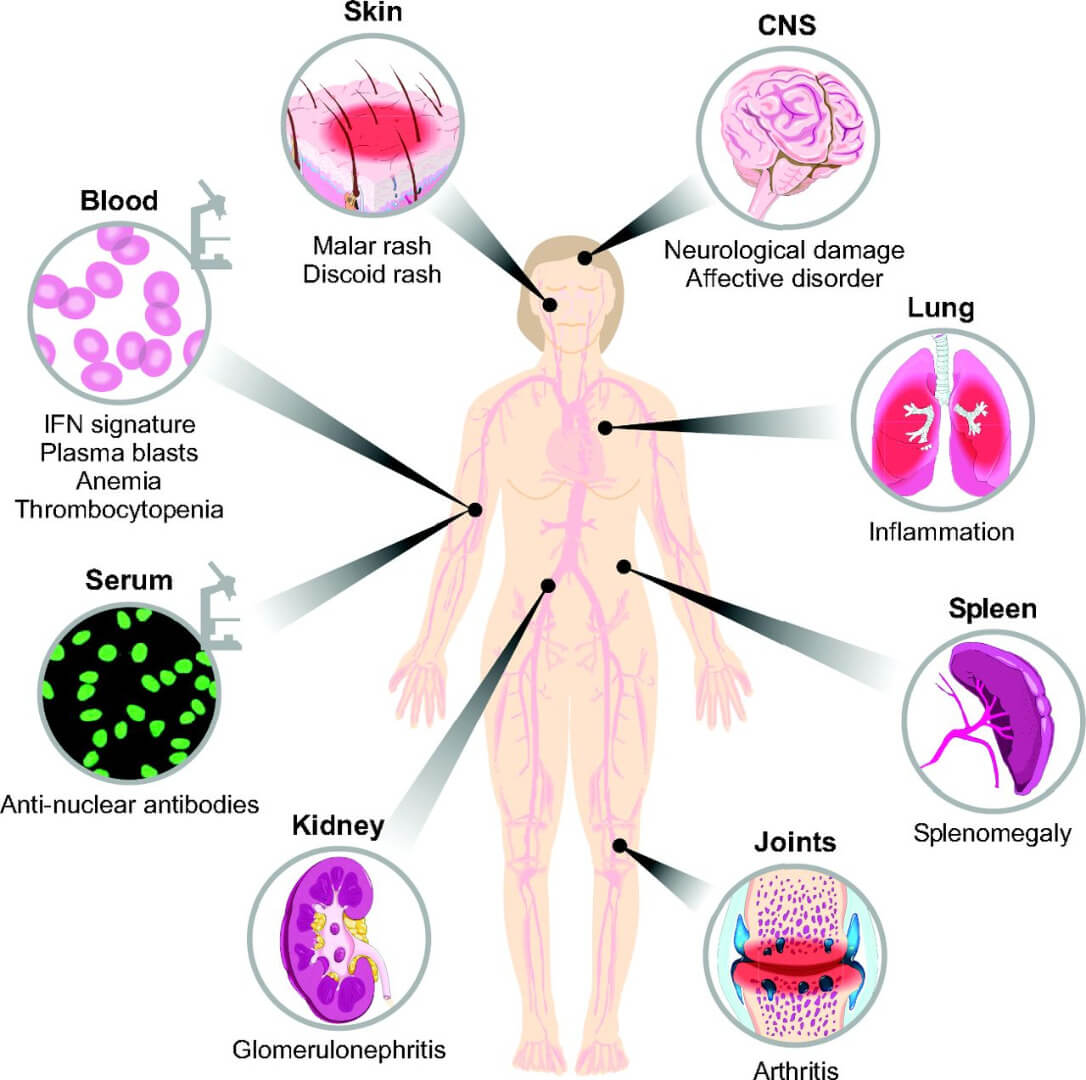
- درد مفاصل، سفتی و تورم
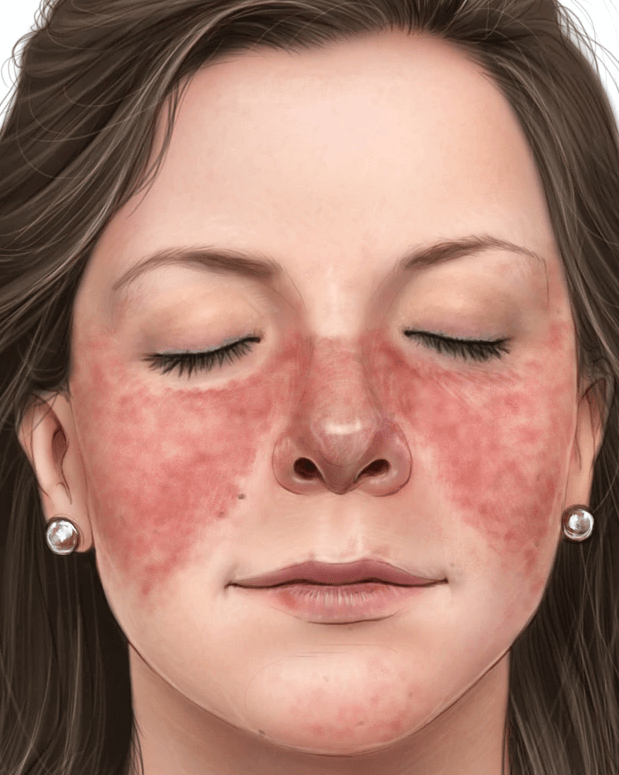
- بثورات پروانه ای شکل روی صورت که گونه ها و پل بینی را میپوشانند و یا بثورات در جای دیگری از بدن
- ضایعات پوستی که با قرار گرفتن در معرض آفتاب ظاهر میشوند یا بدتر میشوند (حساسیت به نور)
- انگشتان دست و پایی که در معرض سرما یا در دوره های استرس زا، سفید یا آبی میشوند (پدیده رینود)
- تنگی نفس
- درد قفسه سینه
- خشکی چشم
- سردرد، سرگیجه و از دست دادن حافظه
در صورت بروز بثورات غیر قابل توضیح، تب مداوم، احساس درد مداوم یا خستگی به پزشک مراجعه کنید.
بیشتر بخوانید: بیماری کوشینگ و افزایش طولانی مدت سطح هورمون کورتیزول در بدن
علل بیماری لوپوس
لوپوس هنگامی رخ میدهد که سیستم ایمنی بدن به بافت سالم بدن شما حمله کند (بیماری خود ایمنی). این احتمال وجود دارد که علل بیماری لوپوس ترکیبی از ژنتیک و شرایط محیطی باشد. به نظر می رسد افرادی که از نظر ژنتیکی مستعد ابتلا به لوپوس هستند (شرایط به ارث رسیده) ممکن است وقتی در تماس با چیزی در محیط قرار بگیرند که منجر به ابتلا به لوپوس شود، این بیماری را ایجاد کنند. اما علت ابتلا به بیماری لوپوس در بیشتر موارد ناشناخته است. برخی از محرک های احتمالی عبارتند از:
- نور خورشید. قرار گرفتن در معرض آفتاب ممکن است ضایعات پوستی لوپوس و یا یک پاسخ داخلی را در افراد مستعد ایجاد کند.
- عفونت ها. داشتن عفونت می تواند باعث ابتلا به لوپوس یا عود در برخی افراد شود.
- داروها. لوپوس میتواند با انواع خاصی از داروهای فشار خون، داروهای ضد تشنج و آنتی بیوتیک ها ظاهر شود. افرادی که به لوپوس ناشی از دارو مبتلا هستند، معمولاً وقتی مصرف دارو را قطع میکنند بهتر میشوند. به ندرت ممکن است علائم حتی پس از قطع دارو ادامه یابد.
فاکتورهای خطر بیماری لوپوس
فاکتورهای خطر بیماری لوپوس که ممکن است خطر ابتلا به این بیماری را افزایش دهند عبارتند از:
- جنسیت شما. لوپوس در خانم ها شایع تر است.
- سن. اگرچه بیماری لوپوس افراد در همه سنین را تحت تاثیر قرار میدهد، اما بیشتر اوقات در افراد بین سنین 15 تا 45 سالگی تشخیص داده می شود.
- نژاد. بیماری لوپوس در آفریقایی-آمریکایی ها، اسپانیایی ها و آمریکایی های-آسیایی ها رایج تر است.
عوارض بیماری لوپوس
التهاب ناشی از لوپوس میتواند بسیاری از مناطق بدن شما، از جمله موارد زیر را تحت تأثیر قرار دهد. در نتیجه عوارض بیماری لوپوس عبارتند از:
- کلیه ها. لوپوس میتواند آسیب جدی به کلیه وارد کند و نارسایی کلیه یکی از دلایل اصلی مرگ و میر در بین مبتلایان به بیماری لوپوس است.
- مغز و سیستم عصبی مرکزی. اگر مغز شما تحت تأثیر بیماری لوپوس باشد، ممکن است شما دچار سردرد، سرگیجه، تغییرات رفتاری، مشکلات بینایی و حتی سکته مغزی یا تشنج شوید. بسیاری از افراد مبتلا به لوپوس مشکلات مربوط به حافظه را تجربه می کنند و ممکن است در بیان افکار خود دچار مشکل شوند.
- خون و رگ های خونی. بیماری لوپوس ممکن است منجر به مشکلات خونی، از جمله کم خونی و افزایش خطر خونریزی یا لخته شدن خون شود. همچنین می تواند باعث التهاب رگ های خونی (واسکولیت) شود.
- ریه ها. ابتلا به لوپوس احتمال ابتلا به التهاب پرده جنب قفسه سینه (پلورزی) را افزایش میدهد، که می تواند تنفس را دردناک کند. خونریزی به ریه ها و ذات الریه نیز ممکن است.
- قلب. لوپوس میتواند باعث التهاب عضله قلب، شریان ها یا غشای قلب شما (پریکاردیت) شود. خطر ابتلا به بیماری های قلبی عروقی و سکته های قلبی نیز بسیار افزایش مییابد.
انواع دیگر عوارض بیماری لوپوس
داشتن لوپوس همچنین خطر ابتلا به موارد زیر را افزایش میدهد:
- عفونت. افراد مبتلا به بیماری لوپوس در برابر عفونت آسیب پذیرتر هستند، زیرا هم بیماری و هم درمان های آن میتوانند سیستم ایمنی بدن را تضعیف کنند.
- سرطان. به نظر می رسد ابتلا به لوپوس خطر ابتلا به سرطان را افزایش میدهد. اما احتمال آن کم است.
- مرگ بافت استخوانی (نکروز آواسکولار). این اتفاق هنگامی میافتد که خون رسانی به استخوان کاهش یابد و اغلب منجر به شکسته شدن استخوان ها و در نهایت فروپاشی استخوان میشود.
- عوارض بارداری. زنان مبتلا به لوپوس خطر بیشتری برای سقط جنین دارند. بیماری لوپوس خطر فشار خون بالا در دوران بارداری (پره اکلامپسی) و تولد زودرس را افزایش میدهد. برای کاهش خطر بروز این عوارض، پزشکان غالباً توصیه میکنند که بارداری را به تاخیر بیاندازید تا اینکه بیماری شما حداقل شش ماه تحت کنترل باشد.
تشخیص بیماری لوپوس
تشخیص بیماری لوپوس دشوار است. زیرا علائم و نشانه های آن از فردی به فرد دیگر متفاوت است. علائم و نشانه های بیماری لوپوس با گذشت زمان متغیر است و ممکن است با بسیاری از اختلالات دیگر همپوشانی داشته باشد. هیچ کس نمیتواند بیماری لوپوس را از روی ظاهر بیمار تشخیص دهد و ترکیبی از آزمایش خون و ادرار، علائم و نشانه ها و یافته های معاینه جسمی منجر به تشخیص میشود.
تست های آزمایشگاهی
آزمایش خون و ادرار ممکن است شامل موارد زیر باشد:
- شمارش کامل سلول های خونی. این آزمایش تعداد گلبول های قرمز، گلبول های سفید و پلاکت ها و همچنین میزان هموگلوبین، پروتئین موجود در گلبول های قرمز، را اندازه گیری میکند. نتایج ممکن است نشان دهد شما کم خونی دارید، که معمولاً در لوپوس مشاهده میشود. تعداد کم گلبول های سفید خون یا پلاکت ها نیز ممکن است در لوپوس دیده شود.
- سرعت رسوب گلبول قرمز. این آزمایش خون، میزان سرعت گلبول های قرمز خون در پایین یک لوله در یک ساعت را تعیین می کند. سریعتر از حد طبیعی ممکن است یک بیماری سیستمیک مانند لوپوس را نشان دهد. میزان رسوب برای هر بیماری اختصاصی نیست. ممکن است در صورت ابتلا به لوپوس، عفونت، بیماری التهابی یا سرطان نیز داشته باشید.
- ارزیابی کلیه و کبد. آزمایش خون میتواند عملکرد کلیه ها و کبد شما را ارزیابی کند. بیماری لوپوس می تواند بر روی این اندام ها تأثیر بگذارد.
- آزمایش ادرار. بررسی نمونه ادرار ممکن است افزایش سطح پروتئین یا گلبول های قرمز در ادرار را نشان دهد، که در صورت ابتلا به لوپوس در کلیه های شما ممکن است رخ دهد.
- تست آنتی بادی ضد هسته ای (ANA). آزمایش مثبت برای حضور این آنتی بادی ها، تولید شده توسط سیستم ایمنی بدن، نشان دهنده یک سیستم ایمنی تحریک شده است. در حالی که اکثر مبتلایان به لوپوس تست ANA مثبت دارند، اکثر افراد با ANA مثبت لوپوس ندارند. اگر نتیجه مثبت برای ANA داشته باشید، پزشک ممکن است آزمایش آنتی بادی های اختصاصی را توصیه کند.
بیشتر بخوانید: از بیماری بهجت چه میدانید؟
تست های تصویربرداری
اگر پزشک شما مشکوک باشد که بیماری لوپوس بر روی ریه ها یا قلب شما تأثیر گذاشته است، ممکن است او موارد زیر را توصیه کند:
- تصویربرداری با اشعه ایکس از قفسه سینه. در صورت ابتلا تصویری از قفسه سینه شما سایه های غیر طبیعی نشان میدهد که مایع یا التهاب در ریه های شما را نشان میدهد.
- اکوکاردیوگرام. در این آزمایش از امواج صوتی برای تولید تصاویر در زمان لحظه ای ضربان قلب شما استفاده می شود. این میتواند مشکلات مربوط به دریچه ها و سایر قسمت های قلب شما را بررسی کند.
بیوپسی (نمونه برداری)
لوپوس به روش های مختلفی میتواند به کلیه های شما آسیب برساند و بسته به نوع آسیب وارده ممکن است درمان ها متفاوت باشد. در بعضی موارد، آزمایش یک نمونه کوچک از بافت کلیه لازم است تا بهترین درمان ممکن شود. نمونه را میتوان با یک سوزن یا از طریق یک برش کوچک بدست آورد. برای تأیید تشخیص لوپوس موثر بر پوست، گاهی اوقات بیوپسی پوست انجام میشود.
درمان بیماری لوپوس
نوع درمان بیماری لوپوس به علائم و نشانه های شما بستگی دارد. درباره فواید و خطرات نوع درمان خود با پزشک صحبت کنید. از آنجایی که علائم و نشانه های شما ممکن است عود کنند، پزشک ممکن است داروها یا دوزها را تغییر دهد. داروهایی که بیشتر برای کنترل بیماری لوپوس استفاده میشود عبارتند از:
- داروهای ضد التهابی غیر استروئیدی (NSAIDs).
- داروهای ضد مالاریا
- کورتیکواستروئیدها
- سرکوب کننده های سیستم ایمنی بدن
طب مکمل و جایگزین
بعضی اوقات افراد مبتلا به لوپوس به دنبال داروهای جایگزین یا مکمل هستند. با این وجود، هیچ روش درمانی جایگزینی وجود ندارد که بتواند روند ابتلا به لوپوس را تغییر دهد، اگرچه برخی ممکن است به بهبود علائم بیماری کمک کنند. قبل از شروع به استفاده از این روش های درمانی، با پزشک خود صحبت کند. او می تواند به شما در بررسی مزایا و خطرات آن ها کمک کند و به شما می گوید آیا این داروها با داروهای فعلی مصرفی شما اختلال ایجاد میکنند یا خیر.
درمان های مکمل و جایگزین موجود برای بیماری لوپوس شامل موارد زیر است:
- دهیدروپیاندروسترون (DHEA). مکمل های حاوی این هورمون ممکن است به خستگی و درد عضلات کمک کند. ممکن است منجر به آکنه در زنان شود.
- روغن ماهی. مکمل های روغن ماهی حاوی اسیدهای چرب امگا 3 هستند که ممکن است برای افراد مبتلا به لوپوس مفید باشد. مطالعات مقدماتی نوید لازم را داده اند، اگرچه مطالعه بیشتری لازم است. عوارض جانبی مصرف مکمل های حاوی روغن ماهی میتواند شامل حالت تهوع، باد گلو و طعم ماهی در دهان باشد.
- طب سوزنی. در این روش درمانی از سوزن های ریزی که دقیقاً زیر پوست قرار میگیرند استفاده میشود. این روش ممکن است به کاهش درد عضلات مرتبط با بیماری لوپوس کمک کند.
سبک زندگی و درمان های خانگی برای بیماری لوپوس
در صورت ابتلا به لوپوس، برای مراقبت از بدن خود قدم بردارید. اقدامات ساده ای میتواند به شما در جلوگیری از عود بیماری لوپوس کمک کند، که در صورت بروز آن بهتر بتوانید با علائم و نشانه هایی که تجربه میکنید مقابله کنید. سعی کنید:
- مرتباً به پزشک مراجعه کنید
- هر بار که به بیرون می روید از کرم های ضد آفتاب با SPF حداقل 55 استفاده کنید و لباس های پوشیده تر بپوشید
- به طور منظم ورزش کنید
- سیگار نکشید
- یک رژیم غذایی سالم بخورید
- در مورد مصرف مکمل های ویتامین D و کلسیم از پزشک خود سوال کنید